Die Anti-Wissenschaft
Die Corona-Daten und ihre Kommunikation haben katastrophale Schwächen.
Absage der Leipziger Buchmesse, inzwischen ein Versammlungsverbot für jegliche Gruppen außer Familien — dürfen eigentlich WGs im Park feiern? —, Schließung von Kindergärten, Theatern, Restaurants, Fahrradläden, Autofabriken. Schließung der deutschen und der EU-Außengrenzen — eine gute Gelegenheit, das endlich mal innerhalb von zwei Tagen durchzudrücken! Und, und, und ... So etwas macht man nur, wenn höchste Gefahr droht. Und wenn man genügend Sicherheit hat, dass die Gefahr real ist. Ist also SARS-CoV-2 ein Killervirus, auf jeden Fall viel gefährlicher als Grippe? Ist er völlig neu, wird seine Ausbreitungswelle ein Tsunami, der nicht nur marode, kaputt gesparte Gesundheitssysteme einkrachen und die Sterbeziffern in nie dagewesene Höhen schnellen lässt? Hat man bewährte Computermodelle, die quantitative Prognosen zum Verlauf geben und am besten auch die Wirksamkeit von Schutzmaßnahmen einschätzen helfen?
In aufgeklärten Kreisen sind das teils schon rhetorische Fragen. Denn — ein wichtiger Punkt — bis zu den drastischen Entscheidungen war die Datengrundlage miserabel, um Gefährlichkeit und Ausbreitungsgeschwindigkeit von SARS-CoV-2 — einem neuen Kind aus der Familie der Coronaviren, die recht harmlose Erkältungsviren, aber auch das seltene, im Fall einer Erkrankung oft tödliche MERS-CoV umfasst — einschätzen zu können.
Erst am 20. März 2020 bestätigte RKI-Präsident Wieler, dass das Robert-Koch-Institut alle testpositiven Todesfälle, unabhängig von der wirklichen Todesursache, als Corona-Todesfälle erfasse. Das Durchschnittsalter der Todesfälle liege bei 82 Jahren, die meisten mit Vorerkrankungen.
Der Fall Italiens zeigt, dass nach Angaben des Nationalen Gesundheitsamts Mitte März 99 Prozent der testpositiven Verstorbenen eine oder mehrere Vorerkrankungen hatten. Eine Auswertung ihrer Totenscheine ergab in der Tendenz ähnliche Zahlen: 12 Prozent der Totenscheine nannten Covid-19 als direkte Ursache, in den restlichen Fällen bestand mindestens eine weitere, oft schwere Krankheit.
AutorInnen der deutschen Wikipedia haben sich die Mühe gemacht, alle in Medien verfügbaren Informationen zu Vorkrankheiten zusammenzustellen. Weder RKI noch Gesundheitsministerium halten es für nötig, damit und aus eigenen Quellen einfach mal ihre Daten zu korrigieren und zu versuchen, zwischen Sterben „an“ und Sterben „mit“ Corona zu unterscheiden. Nach einer Diskussion um die Aussagekraft der Wikipedia-Tabelle wurde sie allerdings am 3. April gelöscht — hier die bisher letzte Version.
Die Letalität, Sterberate oder case fatality rate — CFR, Verhältnis von Infizierten mit Krankheitssymptomen zu mindestens ein bis zwei Wochen nach den Tests eingetretenen Todesfällen — ist also bereits von daher schwer zu bestimmen. Auf der Seite der Tests ist die Unsicherheit noch größer: Sie sind unspezifisch, und es wurden zuerst meist schwer Kranke getestet. Die Dunkelziffer der Infizierten ist hoch, und so entgehen viele mit nur leichten Symptomen. Will man die wahrscheinlich noch viel geringere infection fatality rate — IFR, Anzahl auch symptomloser Infizierter/Todesfälle — bestimmen, fehlen zur Zeit noch die Daten, um sinnvolle Aussagen machen zu können.
Anstatt wenigstens auf diese Probleme hinzuweisen, wurden und werden von offizieller Seite und in den Medien meist nur die Rohdaten kommuniziert, das Verhältnis aktueller (!) Covid-19-Diagnosen zu Todesfällen. Um die Gesamtzahl der Infizierten wirklich abschätzen zu können, bräuchte es eine vollständige Testung einer repräsentativen Stichprobe aus der Bevölkerung. Bisher war dies aufgrund einer geringen Infektionsrate und begrenzt verfügbarer Tests kaum möglich, soll aber jetzt angegangen werden, da um den 26. März circa 500.000 Tests pro Woche gemacht wurden.
Noch am 27. Februar hatte Wieler gesagt, die Wahrscheinlichkeit, an einer Grippe zu sterben, liege bei 0,1 bis 0,2 Prozent. Nach den bisher bekannten Zahlen — aus China — liege die Rate beim Coronavirus fast zehnmal so hoch, bei ein bis zwei Prozent. Am 22. März und später nannte er dann 0,3 Prozent aus dem täglichen Situationsbericht. Der dividiert aber, wie gehabt, nur die Zahl Infizierter durch die Todesfälle — kein überzeugender Versuch einer Beruhigung.
Ein Literaturüberblick von Anthony S. Fauci und anderen im New England Journal of Medicine vom 26. März grenzt ein: Von Covid-19-Fällen mit Lungenentzündung sterben ungefähr 2 Prozent. Bezieht man auch weniger schwere Verläufe ein, ergibt sich eine Sterberate von 1,4 Prozent.
„Nimmt man an, dass die Anzahl von Fällen ohne oder mit minimalen Symptomen um ein Mehrfaches höher ist als die Anzahl berichteter Fälle, sollte die Letalität beträchtlich unter 1 Prozent liegen“, auf jeden Fall näher an Influenza denn an SARS — 9 bis 10 Prozent — oder MERS — 36 Prozent. Da bei Influenza nur 33 Prozent der Infektionen asymptomatisch verlaufen, sollte man die IFR zum Vergleich der Gefährlichkeit heranziehen, denn das Risiko nach einer Ansteckung mit der neuen Variante eines Erkältungsvirus ist es doch, was Angst macht.
Eine Obergrenze der Letalität im engeren Sinn geben auch Zahlen aus Südkorea an, wo von Anfang an stark getestet und Kontakte Infizierter verfolgt wurden. Außerdem setzte man auf massive freiwillige soziale Distanzierung. Inzwischen ist der Anstieg stark gebremst, daher spielt der Abstand zwischen der Meldung eines positiven Testergebnisses und der eines Todesfalls nur noch eine geringe Rolle. Dabei blieb die Zahl der Todesopfer relativ niedrig: Laut Stand vom 1. April hatten 9.887 Personen eine Erkrankung durchgemacht, davon waren 165 gestorben. Diese — bis wohl auch auf die tatsächliche Todesursache — relativ verlässlichen Rohdaten ergeben, ähnlich wie bei Fauci, eine Sterberate von 1,7 Prozent.
Es sei aber darauf hingewiesen, dass die Sterberate natürlich auch stark von der Qualität der medizinischen Versorgung abhängt. Von daher kann ich die gerade einsetzende, aber noch besonnene Sorge meiner Bekannten in Nigeria verstehen. Dagegen versuchten Wanderarbeiter in Indien nach Massenentlassungen panisch, zurück in ihre Heimatorte zu kommen, wo die Versorgung besser als in der Großstadt möglich scheint. Schon jetzt ist die Frage, ob die Schäden und auch indirekten Todesfälle durch die Versuche zu sozialer Distanzierung größer sind als der hypothetische Nutzen einer Seuchenprävention.
Zurück zu Zahlen, die erregen, aber auch beruhigen können: Ernst Wiechmann weist in seinen Fakten gegen die Angst auf die Aussagekraft des „European Monitoring of Excess Mortality“ hin, das man wöchentlich beobachten sollte. In der 13. Kalenderwoche, also zum 29. März, war die Gesamtmortalität in den meisten der 24 teilnehmenden Länder immer noch gegenüber dem Höhepunkt der Erkältungs- und Grippewelle der Jahreswende abgefallen, selbst in der Gruppe der über 65-jährigen. In Belgien, Frankreich, der Schweiz und England war sie zum ersten Mal deutlich über dem Durchschnitt, in Spanien sogar stark — z-score 8 gegenüber der baseline —, aber im Bereich vergangener Grippewellen. Fast genau dasselbe Muster zeigt die Gruppe der 65-jährigen.
In Italien war hier die Mortalität schon in der 12. Kalenderwoche gegenüber dem saisonal erwarteten Wert angestiegen, nachdem sie zuvor aufgrund des milden Winters noch unterdurchschnittlich war; Daten für die 13. Kalenderwoche lagen bis Redaktionsschluss noch nicht vor. Auch im stark durch Covid-19 und die Infrastrukturprobleme betroffenen Departement Haut-Rhin stieg nach französischen Daten dann die Mortalität stark an.
Noch wichtiger als die Letalität ist die Ausbreitungsgeschwindigkeit des Virus. Zusammen mit schockierenden Bildern schnell wachsender Zahlen Schwerkranker, von der Überforderung von Ärztinnen und Pflegern in Wuhan, Italien, dem Elsass und Spanien trug die Annahme zu den drastischen Gegenmaßnahmen bei, die neue Corona-Variante breite sich in einer nicht immunen Bevölkerung wesentlich schneller aus als eine Grippewelle.
Nach WHO-Angaben vom 17. März hat Covid-19 ein serielles Intervall — die Zeit zwischen zwei aufeinander folgenden Fällen — von 5 bis 6 Tagen gegen 3 bei Grippe. Dagegen ist die Basisreproduktionszahl — die Gesamtzahl der durch eine Person verursachten Neuinfektionen — mit 2 bis 2,5 bei Covid-19 höher. Beide Parameter sind unabhängig von der in der Bevölkerung vorhandenen Immunität, die die Dynamik der Ausbreitung ebenfalls wesentlich beeinflusst.
Entgegen der gängigen Meinung sind in dieser Hinsicht Grippe und Covid-19 vielleicht doch vergleichbar, denn meist ist eine jährliche Auffrischung der Immunisierung gegen Influenza-A erforderlich, weil die Viren schnell mutieren. Diese nutzt selbst unter den stärker Gefährdeten über 60-jährigen nur ein Drittel und die Wirkung lässt im Lauf der Saison und bei Wiederholung nach. Nicht untersucht scheint bisher, ob eine Immunität gegen andere Coronaviren sich auch gegen SARS-CoV-2 richten kann oder ob sogar die aktuelle Variante früher bereits unerkannt in Populationen existierte. Auf die erste Möglichkeit deuten unspezifische Ergebnisse zumindest der ersten Coronatests. Auch Antikörper erkennen ja Viren nur anhand kurzer RNA-Sequenzen.
So könnte man annehmen, dass auch die Verbreitung des derzeit im Fokus stehenden Virus dem Muster vergangener Grippewellen folgt, oder auch dem milderen von Erkältungen, die durch andere, ständig mutierende Coronaviren verursacht wurden. Das wäre alles andere als eine Verharmlosung, denn etwa die Influenza 2017/2018 verursachte 25.000 Todesfälle in Deutschland, teils natürlich zusammen mit anderen Vorerkrankungen, ähnlich Covid-19. Das haben unsere Ärztinnen, Krankenpfleger, Familienangehörige und andere Helfer gerade noch so bewältigen können, trotz chronischen Personalmangels. Warum sollte es jetzt — zudem am Ende der Grippesaison — durchgehend schlimmer kommen?
Aber nein, jetzt soll alles ganz neu und anders sein. SARS-CoV-2 soll sich ungehindert ausbreiten, bis 60 bis 70 Prozent der Bevölkerung befallen wurden und hoffentlich immun sind. Nach knapp 50 Jahren hat man von den Warnungen des Club of Rome gelernt und projiziert sie auf ein Virus: Exponentielles Wachstum ist der Feind — es rafft mit drei- oder viertägiger Verdoppelung immer mehr Menschen dahin, fesselt sie ans Beatmungsgerät und führt unweigerlich unsere Krankenhäuser in die Katastrophe, wenn wir nichts Drastisches unternehmen. Was ist daran wahr, ist die zugrunde liegende Mathematik, sind die Modellrechnungen differenziert genug, um die Wirklichkeit zu beschreiben?
Typisches Beispiel für die naivste Form der Angstmache: Harald Leschs Video vom 19. März, durch Walter vom Rossum mit der Realität konfrontiert und widerlegt, wenn auch ein, zwei unplausible eigene Annahmen dabei sind und die exponentielle Rechnung mit der von der WHO angegebenen Basisreproduktionszahl — 2,4 bis 3,3 — falsch ist:
„Das heißt, jeder Infizierte steckt ungefähr drei andere an. Wenn wir mal so tun, als entspräche die Zahl von 125 am 5. März der Zahl der tatsächlich Infizierten, dann müssten wir zehn Tage später 7.381.125 real Infizierte haben und im Moment wäre ganz Deutschland erkrankt.“
Jedoch gibt die Reproduktionszahl an, wie viele andere im Lauf der gesamten Ansteckungszeit von einem Menschen infiziert werden, nicht täglich, wie in der Rechnung vorausgesetzt.
Egal — kurz gesagt: Die Rede von einem exponentiellen Wachstum der Zahl Neuinfizierter ist Quatsch. Schon in den einfachsten Modellen der Epidemiologie wird diese Zahl nicht durch eine Exponentialfunktion erzeugt, sondern die Kurve weicht davon immer mehr nach unten ab. Der Mathematiker und Informatiker Edmund Weitz erklärt am Ende dieses Vortrags eine Korrektur: Der Anstieg — nun nicht Neuinfizierter, sondern der Gesamtzahl der Infizierten — ist nicht nur proportional zur jeweiligen Zahl der Infizierten selbst wie bei einer Exponentialfunktion, sondern auch zum Rest nicht Infizierter. Dies drückt die Differentialgleichung aus:
f'(t) = k · f(t) · (1 — f(t)))
Als Wachstumskurve f(t) ergibt sich eine Sigmoid-, das heißt eine S-förmige Funktion. Zahlen, die dabei herauskommen, können je nach aus Daten zu schätzendem Faktor k immer noch erschreckend sein. Weitz will keine realistischen Prognosen machen, sondern nur das mathematische Prinzip erklären. Aufgrund dessen sieht er aber die Gefahr, dass die aufgebaute Welle Kranker, die Intensivpflege benötigen, die Kapazitäten unserer Krankenhäuser übersteigen könnte — #FlattenTheCurve.
Nun, das ist Mathematik-Pädagogik. Welche realistischen Modelle gibt es? Die Deutsche Gesellschaft für Epidemiologie (DGEpi) versuchte es am 21. März — und in früheren ähnlichen Versionen — mit dem einfachen Standardmodell der Epidemiologie, den vier Differentialgleichungen des SEIR-Modells.
Hierbei wird die Gesamtzahl Infizierter f(t) differenziert nach aktuell Infizierten (E = exposed), Infektiösen (I) und Erholten (R = recovered); die restlichen Personen können infiziert werden (S = susceptible). Die Autoren setzen die Verhältnisse vom 15. März voraus — vor den Schulschließungen — und nehmen daher eine bereits geringe Basisreproduktionszahl R0 = 2 — blaue Kurve in Abbildung 1 — an, alternativ R0 = 1,5, hier nicht gezeigt. Bereits in ihrem optimistischsten Szenario — 2 Prozent der Infizierten brauchen für 10 Tage intensivmedizinische Betreuung — kommen sie damit nach drei Monaten auf einen Spitzenbedarf von 220.000 Betten.
Wenn R0 durch Kontrollmaßnahmen wie soziale Distanzierung oder Hygiene gesenkt wird, würde erst ein Bereich von 1 bis 1,2 — die blaue und vielleicht noch rote Kurve — einen Verlauf innerhalb der vorhandenen Kapazitäten des Gesundheitssystems ermöglichen, wobei die für alle unterschiedlich Kranken verfügbare Zahl an Intensivbetten mit 30.000 angenommen wird. Zudem müsste diese geringe Ausbreitungsgeschwindigkeit über einen langen Zeitraum gesteuert werden, was kaum möglich sei.
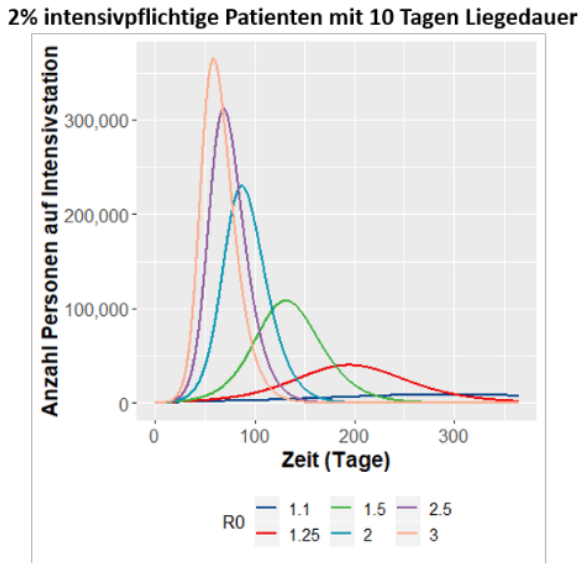
Abbildung 1. Quelle: DGEpi
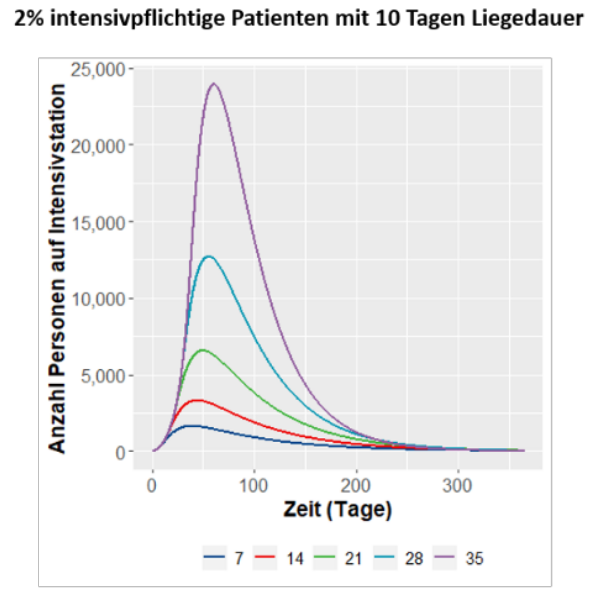
Abbidung 2. Quelle: DGEpi
Abbildung 2 zeigt eine nach Meinung der Autoren erfolgversprechendere Strategie: Senkung der Reproduktionszahl unter 1, so dass das Virus ausstirbt, bevor eine Immunisierung der Mehrheit erreicht ist. „Die Szenarien — blaue und rote Kurve — zeigen, dass zusätzliche Maßnahmen innerhalb der nächsten zwei Wochen eingeführt werden müssten, um die Kapazitäten der Intensivstationen nicht zu überschreiten. Auch ist damit zu rechnen, dass diese Einschnitte über die nächsten Monate aufrechterhalten werden müssen, um zu einer völligen Eindämmung der Infektionsausbreitung zu führen.“ Somit ist anzunehmen, dass die DGEpi mit diesen Prognosen, die auch aus einer Übung zu einer Epidemiologie-Vorlesung hätten stammen können, einen wichtigen Einfluss auf die Entscheidungen mindestens vom 22. März hatte, mit denen eine weitreichende Kontaktsperre angeordnet wurde — die immerhin von der Mehrheit freiwillig befolgt wird.
Eine ähnliche Horrorstudie hatte das Imperial College London unter Federführung von Neil Ferguson gemacht, das an zentraler Stelle die britische Regierung berät. In ihrem Modell wurden bis zu 500.000 Todesfälle für Großbritannien vorhergesagt. Mit den ersten Gegenmaßnahmen — Isolierung symptomatischer und gefährdeter Personen — könne eine verlangsamte Ausbreitung erreicht werden, die Epidemie würde jedoch immer noch 250.000 Todesopfer fordern. Erst zusätzlich mit Schulschließungen und Einschränkungen sozialer Kontakte könne das Virus unterdrückt und die Sterblichkeit auf 20.000 Menschen gesenkt werden.
Diese Ratschläge setzte die Regierung Johnson am 16. März mit der faktischen Auslöschung sozialen Lebens außerhalb der Familie und drastischen Reisebeschränkungen durch, zwei Tage später folgten Schulschließungen. Von der Times wurde ersteres in 1:1-Übernahme der übertriebenen Prognose gefeiert: Coronavirus: No 10’s strategy switch may save 250,000 lives
Die Londoner Regierungsberater hatten aber nicht einmal die einfache Tatsache berücksichtigt, dass ein Großteil der testpositiven Todesfälle aufgrund der Alterszusammensetzung Teil der normalen Sterblichkeit eines Jahres wäre. Neil Ferguson wandte am 26. März das Kriterium selbst auf die letzte Prognose an, die so auf ein Drittel bis die Hälfte gesenkt werden müsse. Auch werde die Spitze der Krankheitsfälle bereits in zwei bis drei Wochen erreicht sein.
Angesichts von so viel gefährlicher Willkür und Wankelmut bleibt die dringliche Frage: Welche differenzierteren, verlässlicheren Modelle gibt es? Welche die Ausbreitung einer Infektion behindernden Faktoren müssen zusätzlich berücksichtigt werden?
Diese für die drastischen Entscheidungen essenziellen Fragen werden in der Öffentlichkeit kaum diskutiert, und ich habe bisher nur ein Modell von Richard Neher und anderen (1) gefunden, das wenigstens mögliche saisonale Einflüsse auf die Virusverbreitung durchspielt, unterschiedliche Entwicklungen in und Austausch zwischen Ländern und Regionen betrachtet sowie zufällige Variabilität zulässt. Die Gruppe geht wiederum vom SEIR-Modell aus, simuliert aber viele Populationen mit stochastischer Variation der Parameter.
Zusätzlich wird eine durchschnittliche Migrationssrate eingeführt: Mit einer bestimmten Wahrscheinlichkeit werden Menschen in einer anderen Region angesteckt. Das ist ein etwas ausgefeilterer prinzipieller Ansatz — kein Vergleich aber mit aufwändig berechneten Modellen in der Klimaforschung oder Meteorologie. Dort werden, physikalisch abgesichert, konkrete Einflüsse in einem engmaschigen Netz räumlicher Parzellen berechnet. Oder in der Systembiologie gibt es schon seit Jahren Modelle, die — auch mittels computerlinguistischer Tools — Wissen zu Interaktionen tausender Moleküle in einer Zelle sammeln, viele überprüfbare Voraussagen machen und so zu einem guten Verständnis von Prozessen beitragen.
Effekte des saisonalen Klimas werden im Neher-Modell einfach als Änderungen der Transmissionsrate β in der Gleichung des SEIR-Modells für die Änderung der Zahl der Infizierten E modelliert:
E' = β · SI — α · E
Die Transmissionsrate β wiederum ist die Kontaktrate γ — Anzahl der Kontakte pro Tag — multipliziert mit der Wahrscheinlichkeit p einer Ansteckung: β = γ · p.
Diese Wahrscheinlichkeit ändert sich bei vielen Viren — hier wieder das berühmte Beispiel Influenza. Deren Verbreitung wird zum Beispiel durch trockenes, kaltes Winterwetter sowie sehr hohe Luftfeuchtigkeit begünstigt, aber Coronaviren sind schlecht untersucht. Selbst die gängige Meinung über ein allgemein besseres Immunsystem im Sommer — UV-Licht — ist nicht sicher. Melatonin und Vitamin D können einen Einfluss haben, aber die Stärke ist unbekannt (2). Die Modellierer in (1) bringen dagegen Belege für eine starke und konsistente saisonale Variabilität der Coronaviren 229E, HKU1, NL63 und OC43.
Abhängig von möglichen saisonalen Fluktuationen der Transmissionsrate und verschiedenen Werten der Basisreproduktionszahl werden in ihrem Modell Szenarien ohne Interventionen vorhergesagt, bei denen sich die Neuinfektionen auf zwei Jahre verteilen und ein Muster, ähnlich wie bei Grippewellen, entsteht, je nach Parameterwerten aber mit einem mehr oder weniger deutlichen Höhepunkt in der aktuellen ersten Phase. Diese geben nur mögliche qualitative Entwicklungen an; weder wird ein spezifisches Szenario vorausgesagt noch absolute Fallzahlen, auch wenn das Modell an Daten aus der Provinz Hubei angepasst wurde. Es handele sich um ein „abstraktes, vereinfachtes Modell“.
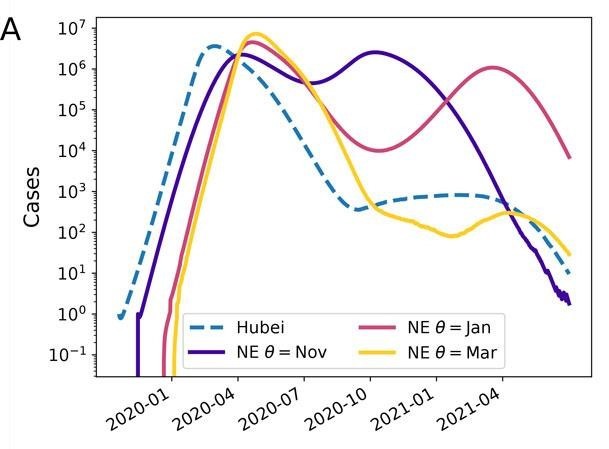
Abbildung 3. Eine von vielen, mit stochastischer Variabilität erzeugten Modellvorhersagen aus (1), für die Fallzahl von Infektionen von SARS-CoV-2 in gemäßigten Klimazonen (NE = Northern Europe). Dabei wird vorausgesetzt, dass der Ausbruch in Hubei — gestrichelte Kurve — von einzelnen Individuen in verschiedene Länder Nordeuropas exportiert wurde. Die anderen Verlaufskurven beruhen auf den Annahmen, dass die höchste Übertragbarkeit des Virus im November, Januar oder März liegt. Bildquelle: (1), Seite 4
Wie andere schließen die Forscher, dass saisonale Effekte alleine die Verbreitung von SARS-CoV-2 nicht beenden könnten. Andererseits müsse eine Verringerung der Ausbreitung nicht unbedingt auf Erfolge von Gegenmaßnahmen zurückgeführt werden, sondern Saisoneffekte sollten auch als Ursache in Betracht gezogen werden. Diese könnten eine Pandemie zeitweilig verlangsamen und so ein Fenster öffnen, um das Gesundheitssystem besser auf einen erneuten Anstieg vorzubereiten. Schließlich könne sich Covid-19 im Lauf einiger Jahre zu einer saisonalen Krankheit auf niedrigerem Niveau als dem aktuellen entwickeln, ähnlich der Entwicklung nach der Influenza A/H1N1 Pandemie 2009.
Ähnliches kann man selbst mit einem anderen, deterministischen Modell auf covidsim.eu simulieren, einschließlich der hypothetischen Auswirkungen der Gegenmaßnahmen Kontaktreduzierung und Isolation kranker Patienten. Auch das Modell (1) beschreibt in einem Anhang die Möglichkeit, die Wirkungen von Verhaltensänderungen — gleich ob freiwillig oder etwa durch Quarantäne oder Reisebeschränkungen — durch Änderungen der Transmissionsrate β durchzuspielen.
Auch eine On-Off- oder Wellenstrategie von Gegenmaßnahmen kann ähnlich wie saisonale Effekte den Druck auf die Krankenhäuser reduzieren oder diese Effekte verstärken. Diese Strategie ist auf einer Seite des Magazins Quarks — wieder rein pädagogisch-prinzipiell — beschrieben. Vorsicht: Auch die übrigen Vorhersagen und Ratschläge beruhen weitgehend auf dem Katastrophen-Ansatz von Ferguson/Imperial College. Ich rate dringend zu kritischer Distanz. Gegenmaßnahmen und ihre vergangenen wie prognostizierten Erfolge und Misserfolge kann ich hier aber nicht weiter diskutieren. Dafür plane ich einen weiteren Artikel.
Gerade sehe ich, dass auch der Basler Bioinformatiker Richard Neher nicht im Elfenbeinturm abstrakter Modelle bleibt, sondern ebenfalls einen Simulator mit konkreten Fallzahlen anbietet. Spiegel-Autor Holger Dambeck nutzt ihn eifrig, um die Szenarien „ungebremster Ausbruch“, „moderate“ und „restriktive“ Gegenmaßnahmen durchzuspielen.
Ohne saisonale Effekte und mit den eingestellten Parametern entsprechen die drei Szenarien eines kollektiven Selbstmords oder eines Plattdrückens der Kurve mit einem im Extremfall bis 2021 durchgehaltenen Lockdown den in Abbildung 1 gezeigten Prognosen der Deutschen Gesellschaft für Epidemiologie. Auch Neher scheint sich mit solchen aus ein paar Grafiken abgeleiteten Katastrophen-Szenarien zu identifizieren: „Solange ein großer Teil der Bevölkerung nicht infiziert ist, sind die Restriktionen nötig, um ein erneutes Ansteigen der Fallzahlen zu verhindern.“ Man werde eine „lange Abwehrschlacht“ führen müssen, um wiederholte Ausbrüche zu verhindern.
Auch wenn Dambeck am Ende zu geringes Wissen zugibt und meint, die Prognosen könnten sich vielleicht als zu pessimistisch erweisen, sind solche Modell-Interpretationen Beispiele für einen Zahlenfetischismus — manche sagen: Faschismus. Eine simple Kurve wird in den Mittelpunkt gestellt — #FlattenTheCurve! Mathematik ist dagegen Möglichkeitssinn, gibt nur Muster vor, mit denen wir mögliche Welten verstehen können. Ob sie passen, müssen wir ständig an der Erfahrung überprüfen — wenn nicht, sie austauschen, verfeinern, Voraussetzungen ändern. Die Unfehlbarkeit der Mathematik überträgt sich nicht auf die Erfahrungswissenschaften — logische Schlussketten sind ebenfalls Muster zur Beschreibung von Wirklichkeit. Sie gelten nur, soweit die Voraussetzungen gelten, und die Wirklichkeit ist immer komplexer als unser Denken.
Die beschriebenen Modelle sind allemal zu einfach, um Voraussagen machen zu können. Vor allem nicht, um im Blick auf falsche Sterberaten und simplifizierende Kurven die Menschen und ihr Zusammenleben zu vergessen.
Immerhin, Christian Drosten — einer der Urheber der Kurvendiskussion — scheint das langsam erkannt zu haben. Im Podcast „Coronavirus-Update“ des NDR vom 25. März sprach er sich für neue, genauere Modelle aus:
„Aus dem bisherigen Verlauf der Pandemie ergeben sich mittlerweile neue Daten, mit denen Mathematiker und Modellierer berechnen können, wie die Infektion sich weiter ausbreiten könnte. (...) Ich denke, um Ostern herum sollte man eine gewisse Datenbasis haben. (...) Es wird die Frage an die Wissenschaft gehen: Wo stehen wir jetzt? Wie können wir nachjustieren? Müssen wir die Maßnahmen so lassen, wie sie sind, oder können wir an einigen Stellen die Bremse etwas lockern? Weil es eben nicht eine reine, nackte, wissenschaftliche Überlegung ist, sondern auch Wissenschaftlern sehr wohl bewusst ist, dass die jetzigen Maßnahmen sozial und wirtschaftlich große Schäden anrichten. Und diese Dinge muss man gegeneinander abwägen.“
Die Testung verschiedener Kohorten bisher nicht getesteter Personen werde „fieberhaft vorbereitet“, benötige aber einige Wochen Vorlauf. Auch warte man auf einen neuen Antikörpertest, der zur Durchführung solcher statistischen Untersuchungen besser geeignet sei. Das Gesundheitsministerium sah allerdings noch am 27. März keine Möglichkeit, eine Evaluation der Maßnahmen vorzubereiten ...
Wenn nötig, sollte man aber auch bereit sein zuzugeben, dass man sich geirrt hat, dass sich fast alle in einen riesigen, unnötigen Angst-Hype haben hineinziehen lassen. Für mich zeichnet sich das deutlich ab. Besonders nach einer Korrektur der Infektionsrate: Bisher hatten es weder RKI noch Gesundheitsministerium für nötig gehalten, die Zahl der SARS-CoV-2-Funde auf die Anzahl der Tests zu beziehen.
Auf Drängen des Magazins multipolar machte das RKI das zum ersten Mal auf Seite 6 seines Lageberichts vom 26. März, erwähnte es aber nicht auf der Pressekonferenz mit Jens Spahn — und am nächsten Tag war die brisante Information wieder verschwunden! Denn danach erhöhte sich wegen des dreifachen Testvolumens die Zahl der Neuinfektionen von der 11. zur 12. Kalenderwoche nur leicht von 5,9 auf 6,8 Prozent. Der Effekt der Absage von Großveranstaltungen könnte sich hier ausgewirkt haben, noch nicht aber der von Schulschließungen; die Kontaktsperre wurde erst Ende der 12. Kalenderwoche, am 22. März verhängt. Keine Rede also von einem exponentiellen Wachstum um den Faktor 3 pro Woche, das sich bei einem Blick auf die Gesamtzahl der bisher Getesteten und Infizierten aufdrängt.
Im Situationsbericht vom 1. April (3) wurden dann immerhin die Zahlen der 11. und 12. Kalenderwoche bestätigt. Es gab auch belastbare Zahlen für einen — allerdings unbestimmten — Zeitraum vor dem 8. März — 3,1 Prozent. Für die 13. Kalenderwoche war bei der ungefähr gleich gebliebenen Zahl von Tests ein Anteil von 8,7 Prozent positiv — siehe Abbildung 4. Dieser letzte Anstieg könnte teilweise mit einer Verschärfung der Kriterien zusammenhängen: Der inzwischen zu vage Anfangsverdacht des Aufenthalts in einem Risikogebiet — zusätzlich zu Erkältungs- oder schwereren Symptomen — entfiel zum 24. März als Grund, einen Test zu bekommen.
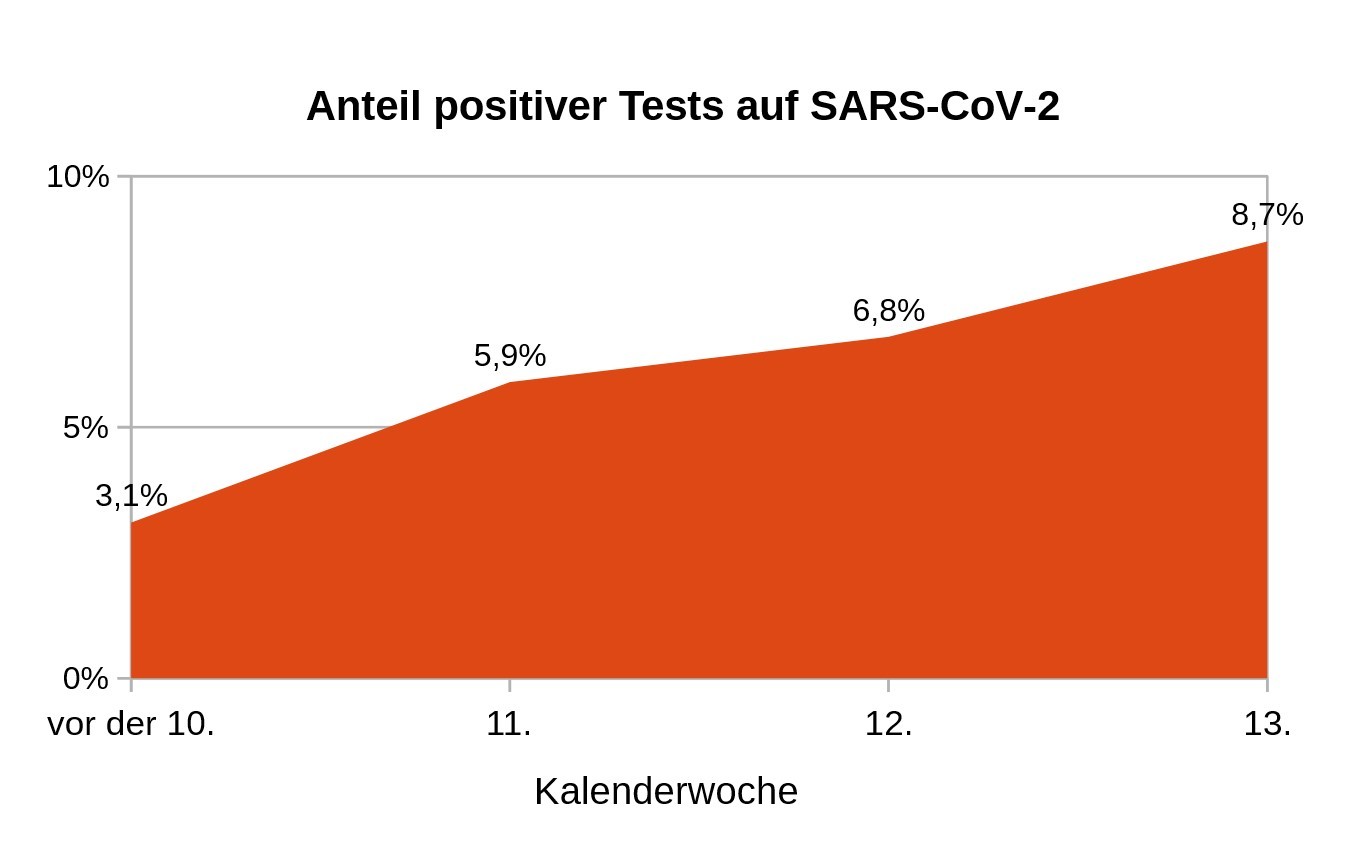
Abbildung 4. Datenbasis: (3), Grafik: JW
Zwar entsprechen die Tests keinem repräsentativen Querschnitt der Bevölkerung, Abbildung 4 ist aber sicher wesentlich besser zur Abschätzung des Infektionsverlaufs geeignet als die absoluten Zahlen. Danach scheint die Verlaufskurve nicht nur abgeflacht, sondern war wohl schon lange flach. Diskussion bitte, die Herren Spahn, Söder oder Ramelow! So viel Statistik muss sein — es geht uns schließlich alle etwas an, welche Konsequenzen Sie daraus ziehen.
Als zusätzliche Bestätigung einer beruhigenden Tendenz hätte aber auch auffallen können, dass selbst der Anstieg der Gesamtzahl der getesteten Infizierten seit dem 23. März — zumindest bis 1. April — nur noch linear war. Medien und Publikum scheinen nur gierig auf Katastrophenmeldungen zu sein, und auch Regierungen und Wirtschaft passen die offensichtlich immer noch gut in den Kram.
Dennoch ist der Verlauf der Pandemie noch nicht entschieden. Vor allem lokal können Infektionsausbrüche schwere Ausmaße annehmen. Halten wir, ohne Ausgrenzung und Isolierung, erst einmal physischen, nicht emotionalen Sicherheitsabstand zu anderen. Aber das Demonstrationsverbot selbst zur Covid-19-Politik sollte sofort aufgehoben werden, und auch einige wichtige Arbeiten kann man wieder aufnehmen. Sogar die Werftarbeiten am neuen Schiff der Mission Lifeline sind gestoppt.
Muss „Verantwortung“ für die Nichtverbreitung — nicht von Atomwaffen, sondern eines mutierten Erkältungsvirus! — so weit gehen, ohne klaren Grund? Es gibt keinen perfekten Schutz vor dem Virus — auch in der herrschenden Erzählung geht es nur um Verlangsamung der Ausbreitung. Da muss es Ausnahmen geben — am besten auf freiwilliger Basis. Zum Beispiel Kindergarten- und Grundschulbesuch statt — zumindest vom Weimarer Ordnungsamt so ausgelegt — dem Verbot, mit anderen als Geschwistern zu spielen. Pech, wer ein Einzelkind ist! Oder ernster gesagt: Hier werden elementare Kinderrechte mit Füßen getreten. Außerdem muss die im angeblichen „Auge des Orkans“ — Windstärke 8 oder 3? — sinnlose Begrenzung des Zustroms von ein paar weiteren Infizierten aufhören: Deutsche und EU-Außengrenzen auf! Ja, ja, liebe ...-CDU-SPD-AfD'ler: Zunächst im Rahmen der bisherigen Regelungen.
Eine offene, demokratische Diskussion ist in Gang gekommen — fördern wir sie, fordern wir sie ein! Beobachten wir weiter, analysieren den bisherigen Verlauf der Infektionswelle und die Wirksamkeit einzelner Maßnahmen, versuchen abgesicherte Prognosen zu machen. Dazu muss jeder Widerspruch gehört werden, auch wenn er einseitig ist. Respekt bitte! Inzwischen hat ja der anfangs viel geschmähte Wolfgang Wodarg Unterstützung von erfahrenen Medizinerinnen und Immunologen bekommen.
Nach dem teils mathematisch-technischen Kram zum Schluss zwei emotionale, persönliche Statements. Der Mikrobiologe Sucharit Bhakdi stellt auf ruhige Art einem Beispiel friedlichen Sterbens auf der Palliativstation die „filmreifen Szenen“ vom Militär-Abtransport von Särgen in Norditalien gegenüber, aus Angst, die Leichen könnten infektiös sein.
Hier eine emotionale Warnung des Liedermachers Goetz Wittneben vor „Diktatur pur“ unter dem unmittelbaren Eindruck der Verhängung einer Ausgangssperre in Österreich. Nicht: „Der Mensch ist dem Menschen ein Wolf — du bist eine Gefahr, komm' mir nicht zu nah!“ Sondern: „Wir sind soziale Wesen.“ Aber: Kein verbissener Widerstand, sondern gemeinsam ansingen gegen Irreführung, undemokratische Politik und Blindheit vor dem persönlichen und gesellschaftlichen „Lohn der Angst“.
„Die einzige Art,
gegen die Pest zu kämpfen,
ist die Ehrlichkeit.
(Albert Camus)
Quellen und Anmerkungen:
(1) Richard A. Neher et al., Potential impact of seasonal forcing on a SARS-CoV-2 pandemic, Swiss Med Wkly. 2020;150:w20224, 16. März 2020
(2) Marc Lipsitch, Seasonality of SARS-CoV-2: Will COVID-19 go away on its own in warmer weather?, Harvard T.H. Chan School of Public Health
(3) Situationsbericht des Robert Koch-Instituts vom 1.4.2020 zu COVID-19
